肝臓がんは、かつては「不治の病」としてのイメージが強く、特に進行したステージ4(末期)では治療の選択肢が限られていました。しかし、2020年代に入り、肝臓がんの治療環境は劇的に変化しています。
末期、ステージ4の肝臓がんが治る確率を上げる為に知っておくべき事。
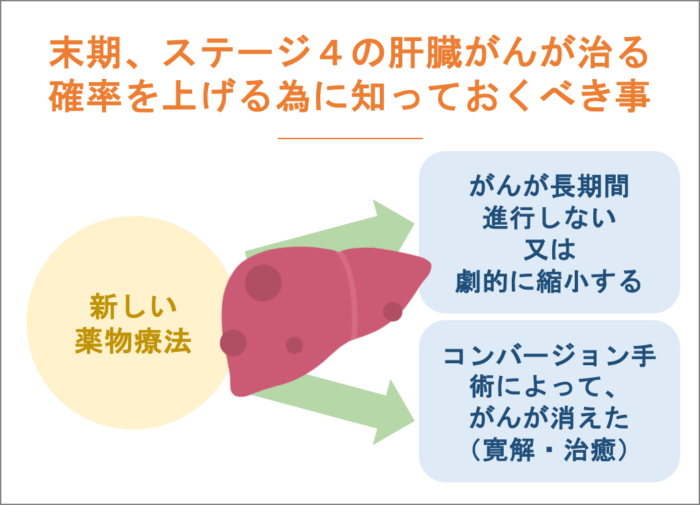
以前であれば「余命数ヶ月」と宣告されていたような状況でも、新しい薬物療法(免疫チェックポイント阻害薬など)の登場により、がんが長期間進行しない、あるいは劇的に縮小するケースが増えてきました。 さらに、薬でがんを小さくしてから手術で切除する「コンバージョン手術」によって、ステージ4から「がんが消えた(寛解・治癒)」状態になる患者さんも現実に存在します 。
肝臓がんのステージ4だから、末期だからといって、すべてを諦める必要は一切ありません。 たとえ遠隔転移があっても、肝臓の機能(肝予備能)が保たれていれば、治るチャンスは残されています。
肝臓がんの原因について
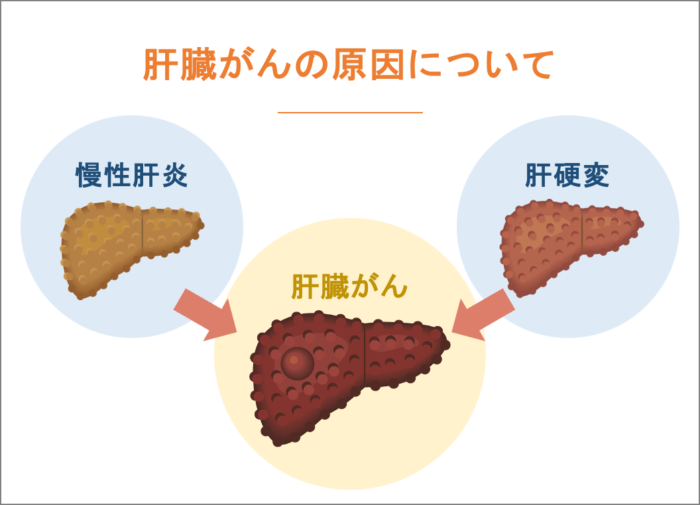
肝臓がんは、正常な肝臓からいきなり発生することは稀で、多くは「慢性肝炎」や「肝硬変」という長年の炎症を経て発生します。
肝炎ウイルス(B型・C型)
長らく日本の肝臓がんの原因の約8割は、B型肝炎ウイルス(HBV)やC型肝炎ウイルス(HCV)の持続感染によるものでした。
ウイルスが肝臓の細胞を破壊と再生を繰り返させることで遺伝子が傷つき、がん化します。現在は抗ウイルス薬の進歩により、ウイルス性の肝臓がんは減少傾向にあります 。
生活習慣(アルコール、脂肪肝・NASH)

近年、ウイルス感染のない肝臓がんが急増しています。その主な原因が「アルコール」と「肥満・糖尿病」です。 特にお酒を飲まないのに脂肪肝になり、そこから炎症を起こして肝硬変・肝がんへと進行する「非アルコール性脂肪肝炎(NASH:ナッシュ)」が注目されています 。メタボリックシンドロームや糖尿病がある方は、ウイルスがいなくてもリスクが高いと言えます。
肝硬変との関係
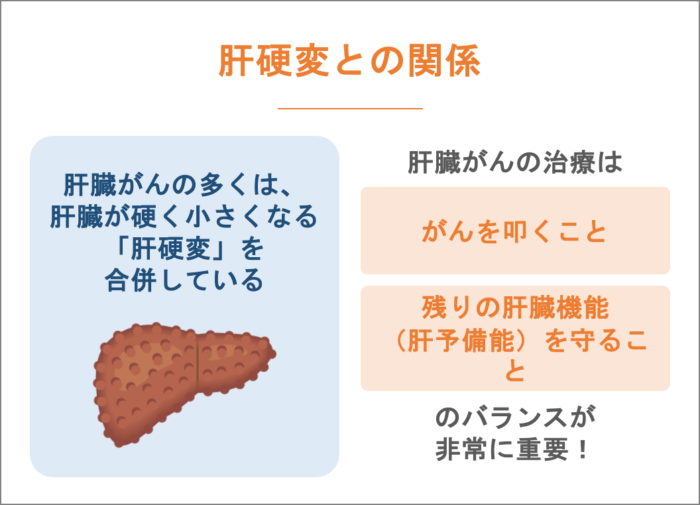
肝臓がんの多くは、肝臓が硬く小さくなる「肝硬変」を合併しています。そのため、肝臓がんの治療は「がんを叩くこと」と「残りの肝臓機能(肝予備能)を守ること」のバランスが非常に重要になります 。
糖尿病とメタボリックシンドローム

糖尿病は、肝臓がんの「独立した危険因子」として非常に重要です。
糖尿病があるだけで、肝臓がんの発症リスクは約2〜3倍になると言われています 。 血液中のインスリン濃度が高い状態が続くと、肝臓に脂肪がたまりやすくなるだけでなく、インスリンそのものが肝細胞のがん化を促進してしまうと考えられています。
ウイルス性肝炎の方が糖尿病を合併していると、リスクはさらに跳ね上がるため、血糖コントロールはがん予防の観点からも極めて重要です。
意外なリスク要因:喫煙

タバコは肺がんの原因というイメージが強いですが、実は肝臓がんのリスク要因でもあります。
肝臓は体に入ってきた有害物質を解毒する臓器であるため、タバコに含まれる発がん性物質の処理に追われることで負担がかかり、がんのリスクを高めることが確実視されています 。禁煙は、肝臓を守るための有効な手段の一つです。
自己免疫疾患や特定の病歴によるリスク
ウイルスや生活習慣以外にも、特定の病気や治療歴が原因となるケースがあります。
自己免疫性肝疾患
自分の免疫が誤って肝臓や胆管を攻撃してしまう「原発性胆汁性胆管炎(PBC)」や「自己免疫性肝炎(AIH)」も、長期間炎症が続くことで肝硬変・肝がんへと進行する可能性があります 。
フォンタン術後肝合併症(FALD)
先天性の心臓病で幼少期に「フォンタン手術」を受けた方が、成人してから肝臓のうっ血により肝硬変や肝がん(FALD)を発症する事例が報告されています 。若い世代の発症要因として、定期的な肝臓のチェックが推奨されています。
原因不明の肝がん(NBNC肝がん)
検査をしても肝炎ウイルス(B型・C型)が陰性で、大酒家でもないのに発症する肝がんを「非B非C(NBNC)肝がん」と呼びます 。
近年、このタイプの肝がんが増加しており、その多くは前述の脂肪肝(NASH)や糖尿病が原因と考えられていますが、一部には原因が特定できないケースも存在します。「ウイルスがいないから大丈夫」と過信せず、定期検診を受けることが早期発見の鍵となります。
肝臓がんの種類と症状
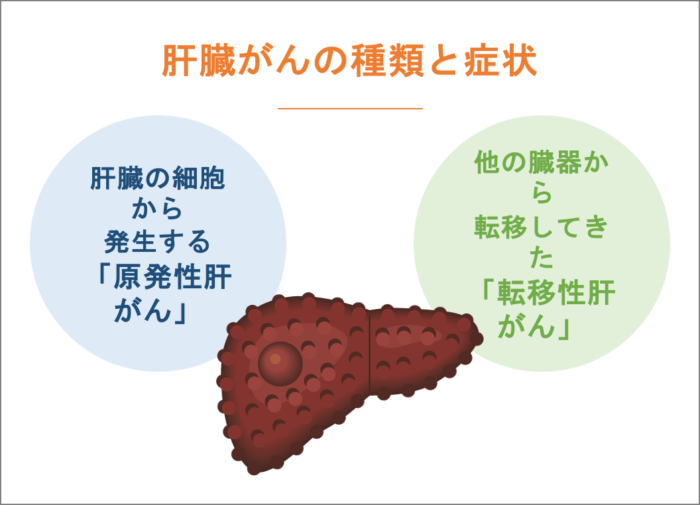
一般的に「肝臓がん」と呼ばれるものには、肝臓の細胞から発生する「原発性肝がん」と、他の臓器から転移してきた「転移性肝がん」があります。
肝細胞がん(HCC)
肝臓がんの約90%を占めるのが、肝細胞ががんに変化した「肝細胞がん」です。
通常、肝臓がんといえばこれを指します。日本肝臓学会のガイドラインでも、このタイプに対する治療法が主軸となっています 。
肝内胆管がん(胆管細胞がん)
肝臓の中を通る胆管から発生するがんです。
肝細胞がんとは性質が異なり、抗がん剤の種類や治療戦略も異なります。黄疸が出やすいのが特徴です 。
「沈黙の臓器」特有の症状と末期症状
肝臓は「沈黙の臓器」と呼ばれ、初期には自覚症状がほとんどありません。症状が出た時には、すでに進行している(末期)ことが多いのが特徴です 。
進行期・末期に見られる主な症状
| 症状名 | 具体的な状態・特徴 |
|---|---|
| 腹水・浮腫 | お腹に水が溜まり、妊婦のように膨らむ。足がむくむ。 |
| 黄疸(おうだん) | 白目や皮膚が黄色くなる。尿の色が濃くなることもある。 |
| 肝性脳症 | アンモニアが解毒できず脳に回り、意識障害や異常行動を起こす。 |
| 食道静脈瘤の破裂 | 食道の血管が膨らんで破れ、吐血や下血(タール便)が起きる。 |
| 全身倦怠感・微熱 | 原因不明の身体のだるさが続く。 |
肝臓がんのステージ別の症状と生存率、余命
肝臓がんのステージ(病期)は、がんの「個数」「大きさ」「血管への広がり(脈管侵襲)」、「リンパ節や他臓器への転移」の組み合わせで決定されます。 これに加えて、肝臓がんは「肝機能の良し悪し(Child-Pugh分類)」が治療法と寿命を大きく左右するのが最大の特徴です。

肝臓がんの一般的な生存率
肝臓がんは、かつては再発率が高く予後の悪いがんでしたが、近年の治療法の進化により生存率は改善傾向にあります。 全体的な5年生存率は30〜40%程度ですが、これはステージ4や肝機能が悪い方も含んだ数字です。早期発見できれば、5年生存率は60%を超え、根治も十分に可能です。
一方、ステージ4になると5年生存率は数%と厳しいデータになりますが、これは「免疫チェックポイント阻害薬」が登場する前のデータも多く含まれています。現在は、この数字よりも希望が持てる状況になっています。
肝臓がんステージ1(I期)
ステージ1は、以下の3つの条件をすべて満たす、非常に早期の段階です。
- がんが1個だけ(単発)
- 大きさが2cm以下
- 血管に入り込んでいない(脈管侵襲なし)
【生存率】
ステージ1の5年生存率は約60〜65%です。 他の早期がん(胃がんなど)に比べてやや低いのは、がん自体は治せても、背景にある肝硬変などが原因で亡くなる方や、別の場所に新しいがんができる(異所性再発)ことが多いためです。
【症状】
自覚症状は全くありません。検診や、肝炎の定期検査で偶然見つかることがほとんどです。
肝臓がんステージ2(II期)
ステージ2は、以下のいずれかの状態です。
- がんが1個だが、2cmを超えている(血管侵襲なし)
- がんが複数あるが、すべて2cm以下(血管侵襲なし)
【生存率】
ステージ2の5年生存率は約40〜45%です。 腫瘍が少し大きくなるか、数が増えてきた段階です。手術(肝切除)やラジオ波焼灼療法が選択されることが多いですが、個数が多い場合はカテーテル治療(TACE)も検討されます。
【症状】
この段階でも、がんによる自覚症状はほとんどありません。肝機能が悪化している場合は、だるさやこむら返りなどの症状が出ることがあります。
肝臓がんステージ3(III期)
ステージ3は、以下のいずれかの状態です。
- がんが複数あり、かつ2cmを超えている(血管侵襲なし)
- がんが1個だが2cmを超えており、血管に入り込んでいる
- がんが複数あり2cm以下だが、血管に入り込んでいる
【生存率】
ステージ3の5年生存率は約15〜25%です。 血管(門脈や静脈)への侵襲が始まると、がん細胞が肝臓全体に散らばりやすくなるため、根治が難しくなります。
【症状】
肝臓の表面を覆う膜が刺激されて「右脇腹の痛み」や「圧迫感」を感じることがあります。進行すると黄疸(白目や皮膚が黄色くなる)が出ることもあります。
肝臓がんステージ4(Ⅳ期)・末期の肝臓がん
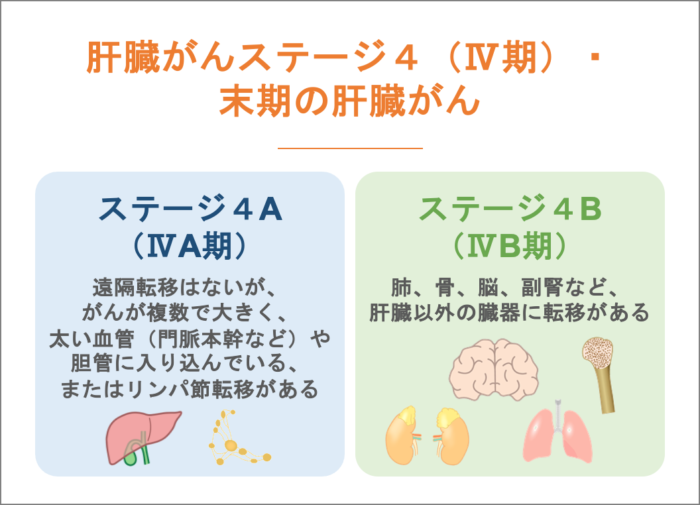
ステージ4は、最も進行した状態で、AとBに分けられます。
- ステージ4A(ⅣA期): 遠隔転移はないが、がんが複数で大きく、太い血管(門脈本幹など)や胆管に入り込んでいる、またはリンパ節転移がある。
- ステージ4B(ⅣB期): 肺、骨、脳、副腎など、肝臓以外の臓器に転移がある。
【生存率】
ステージ4の5年生存率は、統計上は0〜5%程度とされています。 しかし、これは「過去の常識」になりつつあります。最新の薬物療法を受けた患者さんの中には、年単位で生存し、社会復帰されている方も増えています。
腹水の出現。余命はどのくらい?
お腹に水が溜まる「腹水」は、がんの進行だけでなく、肝硬変の悪化(肝不全)を意味することが多いです。 腹水が出始めると、一般的には「余命1〜2年」と判断されることもありますが、諦めるのは早計です。
現在は「トルバプタン(サムスカ)」という優れた利尿薬や、溜まった腹水をろ過して栄養分だけ体に戻す「CART(カート)」という治療法があり、腹水をコントロールしながら長期間生存できるケースが増えています。
ステージ4のダウンステージングの可能性(コンバージョン手術)
これが、今の肝臓がん治療で最大の希望です。 発見時にステージ4(切除不能)であっても、免疫チェックポイント阻害薬(テセントリク+アバスチンなど)や分子標的薬(レンビマなど)を使うことで、がんが劇的に縮小する患者さんがいます。
がんが小さくなり、転移が見えなくなれば、手術ができる状態(ステージ3や2相当)に戻ったと判断し、手術でがんを取り切る「コンバージョン手術」を行います。 この治療に成功した患者さんの多くは、5年以上生存し、事実上の「治癒(完治)」を得られています。 ステージ4だからといって、治る可能性がゼロではないことを、ぜひ知っておいてください。
肝臓がんの進行速度と自覚症状について
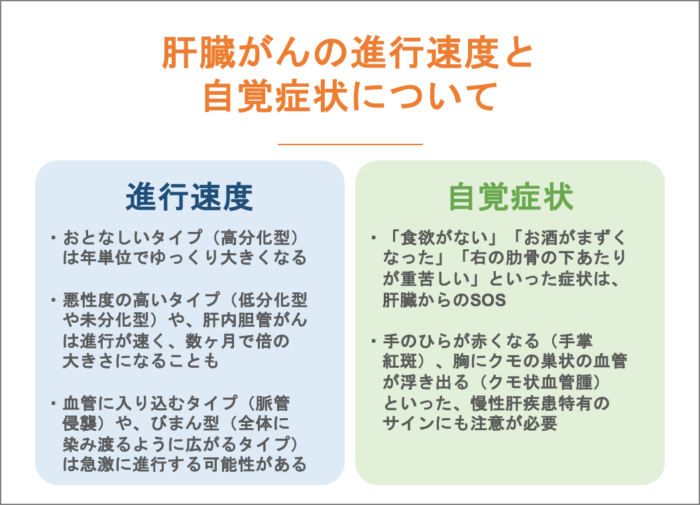
肝臓がんの一般的な進行速度
肝臓がんの進行速度は、「分化度」やウイルスの有無によって異なります。
おとなしいタイプ(高分化型)は年単位でゆっくり大きくなりますが、悪性度の高いタイプ(低分化型や未分化型)や、肝内胆管がんは進行が速く、数ヶ月で倍の大きさになることもあります。
肝臓がんが急激に進行する可能性
特に注意が必要なのが、血管に入り込むタイプ(脈管侵襲)や、びまん型(全体に染み渡るように広がるタイプ)です。
これらは短期間で肝不全を引き起こすリスクがあります。また、破裂して腹腔内出血を起こすと、突然の激痛とともにショック状態になることもあります。
自覚症状を正しく理解する
「食欲がない」「お酒がまずくなった」「右の肋骨の下あたりが重苦しい」といった症状は、肝臓からのSOSです。 また、手のひらが赤くなる(手掌紅斑)、胸にクモの巣状の血管が浮き出る(クモ状血管腫)といった、慢性肝疾患特有のサインにも注意が必要です 。
| 分類 | チェック項目(症状・サイン) | 特徴・詳細 |
|---|---|---|
| 消化器の不調 | 食欲不振・嗜好の変化 | 「食欲がない」「お酒がまずくなった」と感じる。 |
| 腹部の違和感 | 右の肋骨の下あたり(肝臓の位置)が重苦しい、張った感じがする。 | |
| 皮膚・外見の変化 | 手掌紅斑(しゅしょうこうはん) | 手のひら(特に親指や小指の付け根の膨らみ)が赤くなる。 |
| クモ状血管腫 | 胸や首、腕などにクモの巣状に毛細血管が浮き出る。 | |
| 黄疸(おうだん) | 白目や皮膚が黄色くなる。尿の色が濃い茶色になる。 | |
| 全身の症状 | 全身倦怠感 | 体がだるい、疲れが取れない、微熱が続く。 |
| 急激な体重減少 | ダイエットをしていないのに、短期間で体重が減る。 | |
| 進行時のサイン | 腹水・浮腫 | お腹がパンパンに張る(腹水)、足の甲やすねを指で押すと跡が残る(むくみ)。 |
| 肝性脳症の予兆 | 昼夜逆転、計算ができなくなる、羽ばたくような手の震え。 |
肝臓がんの再発と転移しやすい部位
肝臓がんは、手術で取り切っても、残った肝臓からまた新しいがんが出てくる(異所性再発)ことが非常に多い病気です。
これは背景に肝炎や肝硬変があるため、「がんができやすい畑」の状態が変わっていないからです 。
肝臓がんの再発と頻出する症状
再発の多くは肝臓内で起こります(肝内転移)。初期には症状がないため、定期的な検査(3〜4ヶ月ごとのCTやMRI)が命綱となります。
肝臓がんの最も一般的な転移先とその特徴
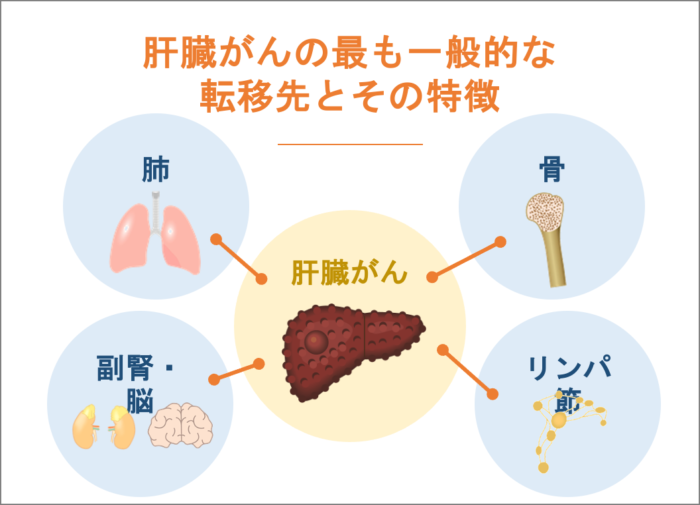
ステージ4に進むと、肝臓の外へ転移します。
- 肺: 最も多い転移先です。咳や血痰が出ることがありますが、小さい場合は無症状です。
- 骨: 背骨や肋骨に転移しやすく、痛みを伴います。
- 副腎・脳: 進行すると転移することがあります。
- リンパ節: 肝臓周辺のリンパ節に転移します。
肝臓がんの検査方法について
早期発見と治療のための画像診断
血液検査(腫瘍マーカー:AFP, PIVKA-II)だけでは見つからないがんも多いため、画像診断が必須です。
- 超音波検査(エコー): 簡便ですが、肥満やガスの影響で見えにくいことがあります。
- ダイナミックCT検査: 造影剤を使い、血流の時間変化を見ることで、肝臓がんの特徴(動脈相で白く染まり、門脈相で黒く抜ける)を捉えます。
- EOB-MRI検査: 現在、最も感度が高い検査です。小さながんや、CTでは見えにくいタイプのがん(Wnt/β-カテニン変異型など)の診断に役立ちます 。
生検(肝生検)

お腹から針を刺して組織を採る検査です。出血やがんを撒き散らすリスク(播種)があるため、手術を前提とする場合などは行わずに画像診断だけで確定診断とすることが一般的です。
薬物療法の効果予測(ゲノム検査)のために行われることはあります。
肝臓がん治療の方法と費用感
肝臓がんの治療費は、かつては「手術で一括払い」のイメージでしたが、現在は薬物療法の進化により「月々の支払いが続く」形に変化しています。 日本の公的保険制度(高額療養費制度)を使えば、自己負担は一定額に抑えられますが、治療法によって「総額」や「支払いの期間」が大きく異なります。
ここでは、一般的な所得(年収約370〜770万円、3割負担)の方をモデルに、費用の目安を解説します。
外科手術(肝切除)
がんを物理的に取り除く、最も根治性の高い治療です。がんの場所と肝予備能が許せば、大きな腫瘍でも切除可能です。肝機能が悪い場合は、肝移植が選択肢になることもあります。
| 項目 | 内容 |
|---|---|
| 治療内容 | ・お腹を開く「開腹手術」 ・傷が小さい「腹腔鏡手術」 ・最近は「ロボット手術」も保険適用 |
| 費用の目安(総医療費) | 約120万〜200万円 |
| 実際の窓口負担(目安) | 約10万〜15万円(入院10〜14日想定) |
| 高額療養費制度の適用後 | 実質の支払い:自己負担限度額(約8〜9万円)+食事代・差額ベッド代など |
| 長期的な費用感 | 一度の手術で根治できれば、その後は定期検査代(数千円)のみとなり、長期的に見ると最も経済的な治療と言える |
ラジオ波焼灼療法(RFA)
皮膚から針を刺し、熱でがんを焼く治療です。体への負担が少なく、繰り返し行えるのが特徴です。
| 項目 | 内容 |
|---|---|
| 治療内容 | 局所麻酔を使い、超音波で確認しながら焼灼します。入院期間は1週間程度です。 |
| 費用の目安(総医療費) | 約50万〜60万円 |
| 実際の窓口負担(目安) | 約9万〜10万円 |
| 高額療養費制度の適用後 | 高額療養費制度の適用で、自己負担限度額まで下がります。 |
| 注意点(継続費用) | 肝臓がんは再発しやすく、年に数回の治療が必要になる場合があります。その都度費用が発生します。 |
カテーテル治療(TACE / HAIC)
足の付け根などからカテーテルを入れ、がんを兵糧攻めにしたり、濃い抗がん剤を流し込む治療です。
| 治療法 | 治療内容 | 窓口負担(目安) | 入院・通院の目安 | 継続性・特徴 |
|---|---|---|---|---|
| 肝動脈化学塞栓療法(TACE) | 血管を詰めてがんを壊死させます。 | 約9万〜10万円 | 入院1週間程度 | 数ヶ月おきに繰り返すのが一般的です。 |
| 肝動注化学療法(HAIC) | リザーバー(ポート)を埋め込み、持続的に抗がん剤を流します。 | 【導入時】約9万〜10万円(ポート埋め込み手術+入院)【維持期】外来なら月々数万円程度に落ち着くことも | 導入時:手術+入院維持期:外来通院 | 外来に切り替われば、働きながら続けやすい治療です。 |
薬物療法(免疫チェックポイント阻害薬・分子標的薬)
現在、進行肝臓がん(ステージ4)の主役となっている治療ですが、最も「経済毒性(家計への負担)」が大きい治療法でもあります。
| 治療法 | 位置づけ | 薬剤費(1回分の目安) | 窓口負担(目安) | 高額療養費制度適用後 | 注意点 |
|---|---|---|---|---|---|
| アテゾリズマブ+ベバシズマブ(テセントリク+アバスチン) | 現在の標準治療 | 約80万円以上(体重60kg想定) | 3割負担で約24万円 | 月額約8万円(一般所得)でストップ | 【重要】4ヶ月以上治療が続くと「多数該当」で上限がさらに下がり、月額44,400円程度。ただし治療が続く限り毎月出費が発生。 |
| レンバチニブ(レンビマ) | 飲み薬(経口薬) | (記載なし)※薬価が高い | (記載なし) | 注射と同様に、高額療養費の上限に達することがほとんど | 継続すると月々の自己負担が発生しやすい(高額療養費の枠内で推移しやすい)。 |
粒子線治療(陽子線・重粒子線)
2022年4月から、4cm以上の大型肝細胞がんに対して「粒子線治療(陽子線・重粒子線)」が保険適用となりました 。手術が難しい場所にある巨大ながんでも、肝機能を温存しながら治療できる可能性があります。
| 項目 | 内容 |
|---|---|
| 保険適用の条件 | 4cm以上の大きな肝細胞がんなど(手術困難な場合) |
| 費用の変化(保険適用時) | かつては自己負担300万円が必要だったが、現在は保険適用により月額数万円〜10数万円(高額療養費適用)で受けられる |
| 条件に当てはまらない場合 | 4cm未満などは「先進医療」扱い |
| 先進医療の自己負担 | 技術料(約160万〜300万円)は全額自己負担 |
| 補足(保険の活用) | 民間の「がん保険(先進医療特約)」が非常に役立つ |
【豆知識】粒子線治療と放射線治療は同じ?違う?
粒子線治療は、従来の放射線治療(X線)とは性質が大きく異なり、「がん病巣だけを狙い撃ちする能力」が格段に高いのが特徴です。そのため、肝機能の温存が命綱である肝臓がん治療において、非常に重要な役割を果たしています。
違いを簡単にまとめると以下のようになります。
1. 従来の放射線治療(X線)
- 特徴: 体の表面から奥まで突き抜けていきます。
- 肝臓がんへのデメリット: がんの手前や奥にある「正常な肝臓」にも放射線が当たってしまい、肝機能が悪化するリスクがありました。
2. 粒子線治療(陽子線・重粒子線)
- 特徴: 「ブラッグ・ピーク」という物理的な特性を持っています。これは、放射線が体に入ってから設定した深さ(がんのある場所)でエネルギーを最大放出し、そこでピタリと止まる性質です 。
- 肝臓がんへのメリット: がんの奥にある正常な肝臓には放射線が当たらないため、肝機能を守りながら、強力なエネルギーでがんを叩くことができます。
※陽子線(ようしせん): 水素の原子核を使います。比較的マイルドですが、それでもX線より強力な集中性を持ちます。
※重粒子線(じゅうりゅうしせん): 炭素イオンを使います。陽子線よりもさらに破壊力が強く、X線が効きにくいタイプのがん(巨大な腫瘍など)にも効果が期待できます 。
自由診療(免疫療法など)
保険が効かない「免疫細胞療法」などは、全額自己負担です。
| 項目 | 内容 |
|---|---|
| 費用の目安 | 1クール(6〜12回)で約200万〜400万円 |
| 注意点 | 効果が公的に証明されていないものが多く、高額な費用に見合う効果が得られるとは限りません。実施する場合は慎重な検討が必要です。 |
負担を減らすための公的制度
肝臓がん患者さんには、特有の助成制度があります。
1.限度額適用認定証
事前に申請しておけば、病院の窓口での支払いを最初から自己負担限度額(約8万円など)で止めることができます。高額な薬物療法には必須のカードです。
2.肝がん・重度肝硬変治療研究促進事業
B型・C型肝炎ウイルスが原因で、年収約370万円未満などの条件を満たす場合、医療費の自己負担が月額1万円まで軽減される強力な制度です。自分が対象になるか、必ず病院の相談窓口(がん相談支援センター)で確認してください。
統合医療・自然療法

標準治療の効果を後押しし、副作用を軽減するために、統合医療を取り入れる方も増えています。
肝臓は「代謝の要」であるため、栄養状態を整え、免疫力を維持することは治療継続の鍵となります。
>末期がんで余命宣告されてから治る事例も多数。余命は創りだすもの。
手術を受けられない肝臓がんの対処法
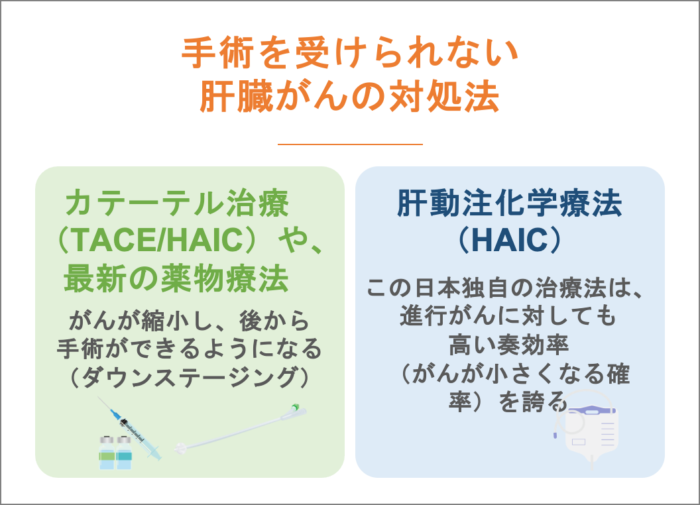
「手術はできない」と言われても、あきらめる必要はありません。 カテーテル治療(TACE/HAIC)や、最新の薬物療法を行うことで、がんが縮小し、後から手術ができるようになる(ダウンステージング)事例が増えています。
また、肝動注化学療法(HAIC)という日本独自の治療法は、進行がんに対しても高い奏効率(がんが小さくなる確率)を誇ります 。
末期肝臓がんと食事 – 適切な栄養摂取
肝臓がんの患者さん、特に肝硬変を伴う場合、肝臓に栄養(グリコーゲン)を貯金できなくなっています。
夜食療法(LES: Late Evening Snack)

健康な人は夜寝ている間も肝臓の貯金を使えますが、肝硬変の方はすぐにガス欠(飢餓状態)になり、自分の筋肉を分解してエネルギーを作ってしまいます。
これを防ぐために、寝る前に200kcal程度のおにぎりやパン、またはBCAA(分岐鎖アミノ酸)製剤を摂取することが推奨されています 。
「がんに効く食事」の注意点

「糖質制限」や「極端な食事療法」は、肝臓がん患者さんには危険な場合があります。
肝機能が低下している状態でエネルギー不足になると、腹水や肝性脳症が悪化し、命を縮めることになりかねません 。必ず医師や管理栄養士の指導のもと、バランスの良い食事を心がけてください。
肝臓がん 手術ができない場合や緩和ケアを勧められた時の選択肢
「これ以上、がんを治す治療(手術や抗がん剤)は難しい」と告げられた時、それは「医療の敗北」ではなく「生活の質を守るフェーズへの移行」を意味します。
在宅療養で過ごす

住み慣れた自宅で、訪問診療や訪問看護を受けながら過ごす選択です。腹水を抜く処置や、痛みの管理も自宅で行うことができます 。
緩和ケア病棟(ホスピス)へ入院する

痛みや苦しみが強い場合、専門的な緩和ケアを受けることができます。肝性脳症による精神症状や、腹水による苦痛に対しても、専門的なケアが受けられます 。
統合医療を組み合わせて希望をつなぐ
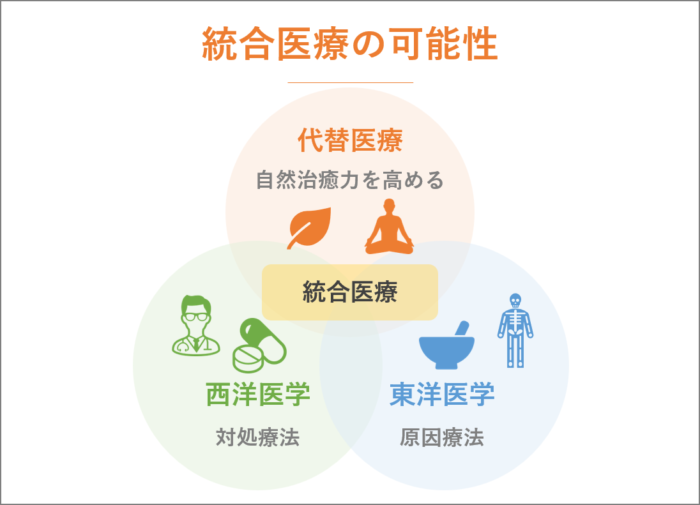
現代医療(標準治療)の枠内では「手立てがない」とされても、統合医療の視点ではまだできることがあるかもしれません。
体力や免疫力をサポートすることで、穏やかな時間を延ばしたり、奇跡的な回復を目指すサポートを行います。
もし自分や家族が肝臓癌(肝臓がん)になった時の対処方法とは?胃癌に関するご相談、不安に関するご相談を受け付けております。
一般社団法人日本がん難病サポート協会では、肝臓の末期がんで治療法の選択に悩んでいる方、抗がん剤を使用したくない方に対してのご相談を受け付けております。自分に合ったがん治療に対する向き合い方や治療法に出会うお手伝いを全力でサポートさせていただきます。
肝臓がんに関するよくある質問
Q:肝臓がんステージ4でも完治しますか?
A:医学的に「完治(治癒)」を目指すことは十分に可能です。最新の薬物療法でがんを縮小させ、切除不能から切除可能へと持ち込む「コンバージョン治療」により、ステージ4からがんが消失する事例が増えています 。
Q:腹水が溜まると余命は短いのですか?
A:腹水は肝機能低下のサインであり、楽観はできませんが、適切な利尿薬(トルバプタンなど)の使用や栄養管理(塩分制限・アミノ酸製剤)でコントロールできれば、長く生活できる方もいらっしゃいます 。
Q:黄疸が出たらもう手遅れですか?
A:黄疸の原因が「胆管の詰まり」であれば、ステント(管)を入れて流れを良くすることで劇的に改善します。肝細胞自体の機能低下による場合でも、治療を調整しながら症状を和らげることは可能です。
Q:免疫療法(自由診療)は効果がありますか?
A:保険適用の「免疫チェックポイント阻害薬(テセントリク、イミフィンジなど)」は科学的根拠(エビデンス)があり、高い効果が証明されています。一方で、自由診療クリニックで行われている高額な「免疫細胞療法」などは、効果が証明されていないものが多く、慎重な判断が必要です 。
Q:ステージ4の肝臓がん末期の生存率は?
A:一般的な統計(5年生存率数%など)は厳しい数字ですが、これは免疫チェックポイント阻害薬などが登場する前の古いデータを多く含んでいます。 現在は、薬物療法でがんを小さくして手術で治す「コンバージョン手術」や、保険適用となった「粒子線治療」など、ステージ4でも根治(完治)を目指せる選択肢が増えています。 実際に、ステージ4から年単位で生存されている方や、社会復帰されている方は確実に増えていますので、統計データだけで諦めず、肝臓がん治療の経験豊富な専門医に相談してください。
統合医療も合わせて体力や免疫力をサポートすることをお考えの場合は当協会にご相談ください。




